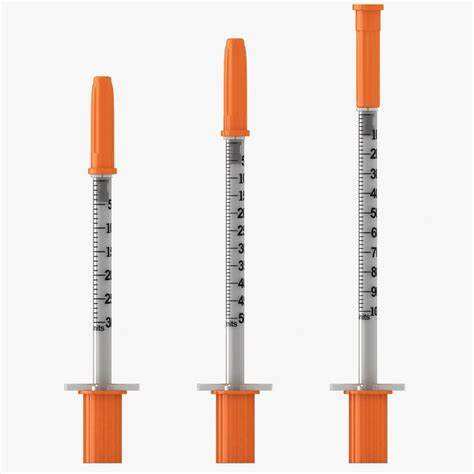
Die Leistung einer Insulinspritze wird erheblich von der Nadelgröße beeinflusst, einem entscheidenden Faktor, der sowohl den Injektionskomfort als auch die Genauigkeit der Medikamentenabgabe beeinträchtigt. Gesundheitsfachkräfte und Patienten müssen verstehen, wie Nadelstärke, Länge und konstruktive Merkmale die Gesamtwirksamkeit der Insulinverabreichung beeinflussen. Eine sachgerechte Auswahl der Insulinspritze gewährleistet optimale therapeutische Ergebnisse und minimiert gleichzeitig Unannehmlichkeiten für den Patienten sowie mögliche Komplikationen.
Moderne Insulinabgabesysteme haben sich erheblich weiterentwickelt, wobei die Nadeltechnologie eine entscheidende Rolle bei der Verbesserung der Patientencompliance und des Behandlungserfolgs spielt. Die Beziehung zwischen Nadel-Spezifikationen und Injektionsleistung umfasst mehrere Variablen wie Durchflussrate, Injektionskraft, Gewebepenetration und das Komfortempfinden des Patienten. Das Verständnis dieser miteinander verbundenen Faktoren ermöglicht es medizinischen Fachkräften, fundierte Entscheidungen bei der Auswahl geeigneter Insulinabgabesysteme für unterschiedliche Patientengruppen zu treffen.
Einfluss der Nadelstärke auf die Injektionsleistung
Durchflussrate Kennlinie
Die Nadelstärke einer Insulinspritze beeinflusst direkt die Fließgeschwindigkeit der Medikamentenabgabe, wobei größere Stärkenzahlen auf kleinere Nadelinnendurchmesser hinweisen. Feinere Nadeln mit höherer Stärke, wie 30G oder 31G, erzeugen einen höheren Widerstand gegen den Flüssigkeitsfluss und erfordern somit einen höheren Injektionsdruck, bieten jedoch einen verbesserten Patientenkomfort. Im Gegensatz dazu ermöglichen dickere Nadeln mit niedrigerer Stärke eine schnellere Medikamentenabgabe, können aber während der Injektion stärkere Gewebetraumata und mehr Unbehagen für den Patienten verursachen.
Klinische Studien zeigen, dass die Auswahl der Nadelsstärke einen Kompromiss zwischen Injektionseffizienz und Verträglichkeit für den Patienten darstellen muss. Sehr feine Nadeln verringern die Schmerzen bei der Injektion, verlängern jedoch die Zeit, die für die vollständige Medikamentenabgabe benötigt wird – besonders wichtig für Patienten, die größere Insulinmengen benötigen. Gesundheitsdienstleister müssen individuelle Faktoren des Patienten berücksichtigen, wie beispielsweise die Eigenschaften der Injektionsstelle und die Viskosität des Medikaments, um die optimale Nadelspezifikation festzulegen.
Druckanforderungen
Die Anforderungen an den Einspritzdruck variieren erheblich je nach der gewählten Nadelstärke und beeinflussen somit direkt die Leichtigkeit der Insulinverabreichung. Dünne Nadeln erfordern höhere Einspritzkräfte, was für Patienten mit eingeschränkter Handkraft oder Feinmotorikproblemen eine Herausforderung darstellen kann. Diese Beziehung zwischen Nadellänge und Einspritzdruck ist besonders relevant für ältere Patienten oder Personen mit Arthritis, die Schwierigkeiten mit hochwiderständigen Insulinspritzen haben könnten.
Moderne Insulinspritzen nutzen technische Lösungen, um den Einspritzdruck zu minimieren, ohne dabei auf feine Nadeln verzichten zu müssen. Fortschrittliche Fertigungstechniken wie spezielle Nadelspitzengeometrien und innere Beschichtungstechnologien tragen dazu bei, den Durchflusswiderstand zu reduzieren, ohne die Nadelfestigkeit oder die Sicherheit des Patienten zu beeinträchtigen. Diese Innovationen ermöglichen den Einsatz dünnerer Nadeln und erhalten gleichzeitig die einfache Handhabung bei unterschiedlichen Patientengruppen.
Überlegungen zur Nadellänge
Optimierung der subkutanen Applikation
Die Nadelänge spielt eine entscheidende Rolle, um eine korrekte subkutane Insulinabgabe sicherzustellen und Komplikationen durch intramuskuläre Injektionen zu vermeiden. Die gängigen Nadelgrößen für Insulinspritzen reichen von 4 mm bis 12,7 mm, wobei kürzere Nadeln im Allgemeinen bei den meisten erwachsenen Patienten bevorzugt werden. Eine geeignete Auswahl der Nadelänge verhindert unbeabsichtigte intramuskuläre Injektionen, die zu einer schnellen Insulinresorption und potenziell gefährlichen hypoglykämischen Episoden führen können.
Die individuelle Körperzusammensetzung des Patienten beeinflusst maßgeblich die optimale Wahl der Nadelänge, wobei Faktoren wie die Dicke des Unterhautfettgewebes und die Eigenschaften der Injektionsstelle die Abgabegenauigkeit beeinflussen. Kürzere Nadeln verringern das Risiko einer intramuskulären Penetration bei schlanken Patienten und gewährleisten gleichzeitig eine ausreichende subkutane Penetration bei Patienten mit unterschiedlichen Gewebetiefen. Gesundheitsdienstleister müssen die individuelle Anatomie des Patienten berücksichtigen, wenn sie eine geeignete insulinspritze spezifikation.
Einflussfaktoren des Injektionswinkels
Die Nadelänge beeinflusst direkt den erforderlichen Injektionswinkel für eine optimale subkutane Applikation, wobei kürzere Nadeln in der Regel senkrechte Injektionstechniken ermöglichen. Längere Nadeln erfordern möglicherweise schräge Injektionsansätze, um eine Muskeleindringung zu vermeiden, insbesondere bei Patienten mit geringem subkutanem Gewebe. Diese Beziehung zwischen Nadelänge und Injektionstechnik beeinflusst sowohl die Genauigkeit der Applikation als auch die Anforderungen an das Patiententraining.
Schulungsprogramme für Benutzer von Insulinspritzen müssen den Zusammenhang zwischen Nadel-Spezifikationen und korrekten Injektionstechniken berücksichtigen. Patienten, die unterschiedliche Nadelängen verwenden, benötigen spezifische Anweisungen hinsichtlich geeigneter Injektionswinkel, Hautfaltentechniken und Protokolle zur Rotationswahl der Injektionsstellen. Die Standardisierung der Nadelänge innerhalb von Patientengruppen kann die Schulungsprotokolle vereinfachen und gleichzeitig eine konsistente Applikationsleistung sicherstellen.
Faktoren zur Patientenkomfort und -compliance
Strategien zur Schmerzreduktion
Die Nadelgröße beeinflusst das Injektionsschmerzempfinden erheblich und wirkt sich damit direkt auf die Einhaltung der Insulintherapie durch den Patienten aus. Ultradünne Insulin-Spritzennadeln reduzieren das Injektionsunbehagen deutlich und fördern eine bessere Einhaltung der vorgeschriebenen Behandlungspläne. Studien zeigen durchgängig, dass Patienten weniger Injektionsangst verspüren und eine verbesserte Lebensqualität aufweisen, wenn sie dünnere Nadelkaliber für die Insulinverabreichung verwenden.
Die psychologische Wirkung der Nadelgröße auf die Akzeptanz durch den Patienten ist nicht zu unterschätzen, insbesondere bei neu diagnostizierten Diabetikern, die mit der Insulintherapie beginnen. Kleinere, weniger einschüchternde Nadeln helfen, eine Injektionsphobie zu überwinden, und fördern eine positive Einstellung gegenüber den Techniken der Selbstverabreichung. Gesundheitsdienstleister sollten beim Auswählen der Spezifikationen von Insulinspritzen den Patientenkomfort priorisieren, da eine verbesserte Therapietreue direkt mit besseren Ergebnissen bei der Blutzuckerkontrolle korreliert.
Langfristige Vorteile der Therapietreue
Eine optimale Nadellängenwahl trägt zu einer anhaltenden Patientenadhärenz über längere Behandlungszeiträume bei und verringert die Wahrscheinlichkeit, dass die Therapie aufgrund von Injektionsbeschwerden abgebrochen wird. Patienten, die passend dimensionierte Insulinspritzennadeln verwenden, berichten von höherer Zufriedenheit und weisen eine bessere Langzeitkonformität mit den verordneten Insulinregimen auf. Diese Beziehung zwischen Nadelfortkomfort und Adhärenz hat erhebliche Auswirkungen auf den Erfolg des Diabetesmanagements.
Gesundheitssysteme profitieren von verbesserter Patientenkonformität durch reduzierte Komplikationen und bessere Ergebnisse der Blutzuckerkontrolle. Die Investition in hochwertige Insulinspritzen-Technologie mit optimierten Nadel-Spezifikationen führt zu geringerer Inanspruchnahme des Gesundheitswesens und verbesserten Maßen zur Lebensqualität der Patienten. Kosten-Nutzen-Analysen unterstützen durchgängig den Einsatz patientenfreundlicher Nadelkonstruktionen als wertvolle Investition zur Optimierung der Diabetesversorgung.
Technische Fertigungsaspekte
Anforderungen an präzise Ingenieurtechnik
Die Herstellungsgenauigkeit beeinflusst direkt die Leistung von Insulinspritzen-Nadeln, wobei enge Toleranzen für konsistente Durchflusscharakteristika und Patientenkomfort erforderlich sind. Fortschrittliche Produktionsverfahren gewährleisten eine einheitliche Nadelgeometrie und beseitigen Schwankungen, die den Einspritzdruck oder die Genauigkeit der Medikamentenabgabe beeinträchtigen könnten. Qualitätskontrollprotokolle müssen die Nadelspitze, Geradheit und dimensionsmäßige Konsistenz über alle Produktionschargen hinweg überprüfen.
Die moderne Herstellung von Insulinspritzen integriert spezialisierte Materialien und Beschichtungstechnologien, um die Leistungsmerkmale der Nadeln zu verbessern. Silikonbeschichtungen verringern die Reibung beim Einspritzen, während die Nadelintegrität während des gesamten Einspritzvorgangs erhalten bleibt. Diese technologischen Fortschritte ermöglichen die Produktion von extrem feinen Nadeln, die gleichzeitig strukturelle Festigkeit bewahren und einen höheren Patientenkomfort sowie bessere Einspritzleistung bieten.
Qualitätsicherungsprotokolle
Umfassende Prüfprotokolle stellen sicher, dass die Leistung von Insulinspritzen den strengen Anforderungen medizinischer Geräte und regulatorischen Vorgaben entspricht. Prüfverfahren zur Durchflussrate, Beurteilung der Nadelspitze und Festigkeitsbewertung gewährleisten, dass die Nadeln in verschiedenen klinischen Anwendungen konsistent funktionieren. Qualitätsicherungsprogramme müssen sowohl die Leistung einzelner Nadeln als auch die Konsistenz zwischen verschiedenen Produktionschargen sicherstellen.
Die Einhaltung regulatorischer Vorschriften bei der Herstellung von Insulinspritzen umfasst mehrere Leistungskriterien, darunter Biokompatibilität, Sterilitätserhaltung und funktionelle Zuverlässigkeit. Die Prüfprotokolle müssen nachweisen, dass Abweichungen in der Nadellänge die Sicherheit und Wirksamkeit für die vorgesehenen Nutzergruppen nicht beeinträchtigen. Kontinuierliche Überwachungs- und Verbesserungsprozesse stellen sicher, dass die Fertigungskapazitäten mit sich wandelnden klinischen Anforderungen und Patientenerwartungen Schritt halten.
Richtlinien für die klinische Anwendung
Patientenbewertungsprotokolle
Die wirksame Auswahl von Insulinspritzen erfordert systematische Patientenbeurteilungsprotokolle, die individuelle anatomische, physiologische und lebensstilbedingte Faktoren berücksichtigen. Gesundheitsdienstleister müssen die Eigenschaften des subkutanen Gewebes, die Präferenzen für Injektionsstellen und die Feinmotorik des Patienten bewerten, um optimale Nadelvorgaben empfehlen zu können. Standardisierte Beurteilungsinstrumente tragen dazu bei, eine konsistente und angemessene Auswahl von Insulinspritzen in verschiedenen klinischen Umgebungen sicherzustellen.
Patientenschulungsprogramme müssen den Zusammenhang zwischen Nadelvorgaben und Injektionsleistung thematisieren, um fundierte Entscheidungen bezüglich der Optionen zur Insulinabgabe zu ermöglichen. Schulungsmaterialien sollten erläutern, wie die Nadellänge und -dicke den Komfort, die Abgabegenauigkeit und die Anforderungen an die Injektionstechnik beeinflussen. Ein umfassendes Verständnis seitens der Patienten fördert die Therapietreue und verringert das Risiko von injektionsbedingten Komplikationen oder suboptimalen therapeutischen Ergebnissen.
Schulung für Gesundheitsdienstleister
Gesundheitsfachkräfte benötigen eine spezialisierte Schulung zu den Auswahlkriterien und Leistungsmerkmalen von Insulin-Spritzennadeln. Bildungsprogramme müssen die technischen Aspekte des Nadeldesigns, der Durchflussdynamik und der Patientenkomfortüberlegungen abdecken. Eine angemessene Schulung stellt sicher, dass Anbieter evidenzbasierte Empfehlungen geben können, die auf die individuellen Bedürfnisse und klinischen Gegebenheiten der Patienten zugeschnitten sind.
Fortbildungsmaßnahmen sollten Gesundheitsfachkräfte über fortschreitende Nadeltechnologien und neue klinische Erkenntnisse bezüglich optimaler Spezifikationen für Insulin-Spritzen informieren. Regelmäßige Aktualisierungen zu Herstellungsinnovationen, Daten zu Patientenergebnissen und Leitlinien zu bewährten Verfahren ermöglichen es Anbietern, Diabetesversorgung auf dem neuesten Stand der Technik bereitzustellen. Interdisziplinäre Schulungsprogramme fördern ein einheitliches Vorgehen bei der Auswahl von Insulin-Spritzennadeln innerhalb des Gesundheitsteams.
Zukünftige Entwicklungen in der Nadeltechnologie
Innovationstrends
Neue Technologien versprechen erhebliche Fortschritte bei der Konstruktion und den Leistungsmerkmalen von Insulinspritzen-Nadeln. Mikrofertigungstechniken ermöglichen die Herstellung noch feinerer Nadeln, wobei gleichzeitig die strukturelle Integrität und die Injektionsleistung erhalten bleiben. Intelligente Nadeltechnologien integrieren Sensoren und Rückkopplungsmechanismen, um die Injektionsparameter zu optimieren und die Patientensicherheit zu erhöhen.
Anwendungen der Nanotechnologie bieten bahnbrechende Möglichkeiten bei Oberflächenbehandlungen und Materialeigenschaften von Nadeln und versprechen verbesserten Komfort sowie Leistungsmerkmale. Forschungsinitiativen konzentrieren sich auf die Entwicklung von Nadeln mit variabler Steifigkeit, ultraglatten Oberflächen und integrierten Verbesserungen zur Medikamentenabgabe. Diese Innovationen zielen darauf ab, den Injektionskomfort weiter zu reduzieren und gleichzeitig die Genauigkeit und Konsistenz der Abgabe zu verbessern.
Integration mit Digital Health
Zukünftige Insulinspritzen-Designs könnten digitale Konnektivitätsfunktionen integrieren, die Injektionsparameter überwachen und Patienten sowie medizinischem Fachpersonal Echtzeit-Rückmeldungen liefern. Intelligente Nadeltechnologie könnte die Injektionstiefe, den Durchfluss und den Abschluss der Medikamentenabgabe verfolgen, um optimale therapeutische Ergebnisse sicherzustellen. Die Integration in mobile Gesundheitsplattformen würde ein umfassendes Diabetesmanagement durch verbesserte Überwachung der Injektionen und die Nachverfolgung der Therapietreue ermöglichen.
Künstliche Intelligenz könnte die Auswahl der Insulinspritzennadel basierend auf individuellen Patientendaten, Injektionsverlauf und physiologischen Merkmalen optimieren. Personalisierte Nadel-Empfehlungen würden Faktoren wie Gewebeeigenschaften, Rotationsmuster der Injektionsstellen und persönliche Komfortpräferenzen des Patienten berücksichtigen. Diese technologischen Fortschritte versprechen, die Insulinabgabe zu revolutionieren, während die grundlegende Bedeutung einer geeigneten Nadellängenwahl erhalten bleibt.
FAQ
Welche Nadelstärke ist für die meisten Benutzer von Insulinspritzen optimal
Die meisten Patienten profitieren von der Verwendung von 30G- oder 31G-Nadeln, die ein hervorragendes Gleichgewicht zwischen Injektionskomfort und Effizienz der Medikamentenabgabe bieten. Diese äußerst feinen Nadelstärken reduzieren die Schmerzen bei der Injektion erheblich, während sie gleichzeitig ausreichende Fließgeschwindigkeiten für Standard-Insulinmengen gewährleisten. Gesundheitsdienstleister sollten individuelle Patientenfaktoren wie die Eigenschaften der Injektionsstelle und die Viskosität des Insulins berücksichtigen, wenn sie konkrete Empfehlungen zur optimalen Auswahl der Nadelstärke aussprechen.
Wie wirkt sich die Nadellänge auf die Insulinabsorptionsraten aus
Die Nadelänge beeinflusst in erster Linie die Injektionstiefe und nicht die Absorptionsraten, wobei eine korrekte subkutane Applikation der entscheidende Faktor für eine gleichmäßige Insulinabsorption ist. Kürzere Nadeln verringern das Risiko einer intramuskulären Injektion, die zu schneller Absorption und hypoglykämischen Episoden führen kann. Die meisten erwachsenen Patienten erzielen optimale Ergebnisse mit Nadeln zwischen 4 mm und 8 mm Länge, wodurch eine zuverlässige subkutane Verabreichung ohne Gefahr der Muskeleindringung gewährleistet ist.
Kann die Verwendung einer falschen Nadelgröße die Diabetesbehandlung beeinträchtigen
Eine ungeeignete Auswahl der Nadelgröße kann die Diabetesbehandlung erheblich beeinträchtigen, da sie die Patientencompliance verringert, Komplikationen an den Injektionsstellen verursacht und eine suboptimale Medikamentenapplikation zur Folge hat. Zu große Nadeln können übermäßige Schmerzen verursachen, was zu übersprungenen Injektionen oder einer schlechten Einhaltung der vorgeschriebenen Therapie führt. Umgekehrt können unzureichend dimensionierte Nadeln zu einer unvollständigen Medikamentenabgabe oder einer falschen Injektionstiefe führen, was die Ergebnisse der Blutzuckerkontrolle negativ beeinflusst.
Welche Faktoren sollten Patienten bei der Auswahl der Nadel-Spezifikationen für Insulinspritzen berücksichtigen
Patienten sollten ihre Dicke des Unterhautgewebes, die Präferenzen für Injektionsstellen, ihre Handkraft und ihre individuelle Schmerztoleranz berücksichtigen, wenn sie die Nadel-Spezifikationen für Insulinspritzen auswählen. Die Körperzusammensetzung beeinflusst die optimale Auswahl der Nadellänge, während persönliche Komfortpräferenzen die Wahl des Nadelmaßes (Gauge) beeinflussen. Gesundheitsdienstleister sollten Patienten durch standardisierte Bewertungsverfahren führen, um die am besten geeigneten Nadel-Spezifikationen für die individuellen Gegebenheiten und therapeutischen Anforderungen zu ermitteln.
Inhaltsverzeichnis
- Einfluss der Nadelstärke auf die Injektionsleistung
- Überlegungen zur Nadellänge
- Faktoren zur Patientenkomfort und -compliance
- Technische Fertigungsaspekte
- Richtlinien für die klinische Anwendung
- Zukünftige Entwicklungen in der Nadeltechnologie
-
FAQ
- Welche Nadelstärke ist für die meisten Benutzer von Insulinspritzen optimal
- Wie wirkt sich die Nadellänge auf die Insulinabsorptionsraten aus
- Kann die Verwendung einer falschen Nadelgröße die Diabetesbehandlung beeinträchtigen
- Welche Faktoren sollten Patienten bei der Auswahl der Nadel-Spezifikationen für Insulinspritzen berücksichtigen